Barndomstrauma og psykiske lidelser
Denne artikkelen er over ti år gammel og kan inneholde utdatert informasjon.
Søket etter rent biologiske forklaringsmodeller for psykoselidelser har de senere år vist klare begrensninger. Nyere forskning viser at barndomstraumer kombinert med genetisk sårbarhet kan spille en viktig rolle ved utvikling av mentale lidelser.
Monica Aas, post doc ved NORMENT K.G. Jebsen Senter for psykoseforskning, Klinikk psykisk helse og avhengighet, Institutt for klinisk medisin ved Universitetet i Oslo og Oslo Universitetssykehus og medlem i Akademiet for yngre forskere
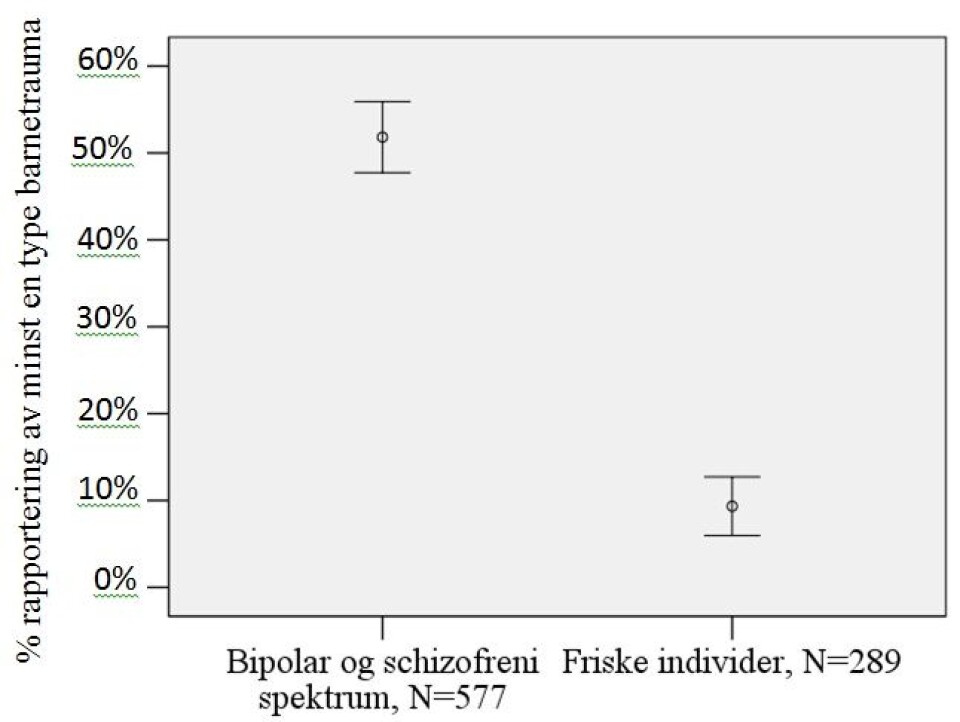
Pasienter med psykoselidelser har høyere forekomst av traumer i barndommen sammenlignet med folk flest. Barndomstraumer kan være både emosjonelle traumer, seksuelle og fysiske overgrep eller omsorgssvikt. Det mest studerte er seksuelle overgrep, mens senere års forskning viser at emosjonelle traumer og omsorgssvikt også øker risikoen for å utvikle mentale lidelser. Rundt halvparten av psykosepasienter rapporterer barndomstraumer. Mye tyder på at barndomstraumer er med på å omprogrammere det biologiske stress-systemet hypothalamus-hypofyse-binyre-HPA-aksen,og at dette har sammenheng med forandringer i regulering av følelser og økt risiko for å utvikle en alvorlig psykisk lidelse. Flere store befolkningsbaserte studier har funnet en sammenheng mellom misbruk i barndommen og psykose- eller psykoselignende symptomer i voksenlivet. Mye tyder på at psykosepasienter opplever flere traumatiske livshendelser, i tillegg til høyere subjektive stressnivåer sammenliknet med folk flest.
HPA-aksen
Hvordan virker HPA-aksen? Ved fysisk eller psykisk påkjenning utskilles corticotrophin-releasing factor (CRF) fra hypothalamus. CRF binder seg til reseptorer i hypofysen, som igjen produserer hormonet adrenokortikotropt hormon (ACTH). ACTH blir transportert med blodbanen til binyrene, der den stimulerer utskillelse av adrenalin. Binyrene skiller så ut glukokortikoider (kortisol hos mennesker og kortikosteron hos dyr). Kortisol er så med på å nedjustere HPA-aksens stress-system ved å hemme utskillelsen av ACTH fra hypofysen og CRF fra hypothalamus. Mye tyder på at HPA-aksen er forstyrret ved bipolar og schizofreni lidelse. Blant annet er høyere gjennomsnittsverdi av kortisol blitt målt ved flere prøver i løpet av dagen hos bipolar og schizofreni pasienter. I kombinasjon med genetisk sårbarhet kan langvarig kronisk stress i form av HPA-aksen stimulere andre biologiske markører forbundet med psykose, som for eksempel økt dopaminnivåer.
Forskning som jeg har gjort sammen med mine kolleger og samarbeidspartnere i Oslo, Paris og London viser at rapportering av barnetrauma er knyttet til dårligere regulering av følelser, mer rusbruk, tidligere sykdomsdebut og økt sjanse for selvmordsforsøk. Mye tyder på at pasienter med barnetrauma er en undergruppe med mer alvorlig sykdomsbilde over tid.

Gen–miljø-interaksjoner
Vi er alle født med ulik grad av sårbarhet for å utvikle psykose, og ved å vokse opp i et miljø med mye stress som barndomstraumer øker risikoen for å utvikle psykose. Det ser ut til at barndomstraumer øker risikoen for å utvikle en alvorlig mental lidelse gjennom flere aktører, blant annet viser forskning en sammenheng mellom barndomstraumer og rusbruk (cannabisbruk hos sårbare individer øker sjansen for å utvikle psykose), i tillegg til den direkte effekten av høy kronisk stress på hjernen under hjernens utvikling. Selv om tidlig traumeeksponering er funnet i et større omfang hos mennesker med alvorlige lidelser, viser tall at tidlige traumeopplevelser også er relativt vanlig i befolkingen generelt. Dermed antar vi at det må foreligge en nedarvet genetisk sårbarhet som øker risikoen for å utvikle en alvorlig psykisk lidelse som psykose. De siste par årene har det vært økt fokus på at en rekke gener, og ikke en eller ett par gener, driver psykose. Vi vet allerede at schizofreni and bipolar lidelse er arvelige lidelser som går igjen i familier. Trolig er det en psykosekontinuumsårbarhet som er arvelig, det vil si en sårbarhet for å utvikle flere typer alvorlig psykiske lidelser inkludert schizofreni og bipolar lidelse. Hvordan denne genetiske sårbarheten i samspill med tidlig traumatisering er med på å utvikle en psykotisk lidelse er et viktig forskningsspørsmål som kan være med på å gi ny forståelse av stress-sårbarhetsmodellen for utvikling av psykose.
Innlegget er basert på kapittelet 3 «Barndomstraume som risikofaktor ved psykose» i boka Psykose og samfunn som lanseres 18. januar kl. 16:00 i Georg Sverdrups hus på Blindern.
Kort om boka
I boken Psykose og samfunn formidler forfatterne kunnskapen de har om ulike samfunnsfaktorers betydning for utviklingen av psykoselidelser. Migrasjon, bo i en storby, og cannabisbruk blir diskutert i tillegg til barndomstraumer. Utvikling av forløp over tid blir også diskutert. Boka er for studenter og praktikere innen psykisk helse-feltet og nylig utgitt av Universitetsforlaget. Forfatterne er alle ansatt ved NORMENT K.G. Jebsen Senter for psykoseforskning, Klinikk psykisk helse og avhengighet, Institutt for klinisk medisin ved Universitetet i Oslo og Oslo Universitetssykehus. Arbeidet er støttet av forskningsmidler fra Helse sør-øst og Norges forskningsråd.







