Ufrivillig barnløs? Disse metodene finnes
Verdens første prøverørsbaby fyller snart førti år og er selv tobarnsmor. Hun ble til ved hjelp av fertilisering i et glass (IVF). Fødselen til Louise Brown i 1978 var en sensasjon, og siden da er syv millioner barn født ved hjelp av denne metoden. Selv om prøverørsbehandling har blitt den foretrukne behandlingen for barnløshet, er det ikke sikkert at metoden fungerer for alle. Ofte er det nødvendig med mange forsøk og det er ingen garanti for å lykkes til slutt. Men siden Louise ble født har det skjedd mange nyvinninger innen prøverørsbehandling.
Tekst: Ritsa Storeng, Dr. Philos/seniorforsker og Marte M. Reigstad , lege i spesialisering/postdoktor, Nasjonal kompetansetjeneste for kvinnehelse, Kvinneklinikken, Oslo universitetssykehus (OUS). Foto: Shutterstock og OUS.Tre pionerer, Robert Edwards, Jean Purdy og Patrick Steptoe, gjorde fødselen til Louise mulig. De jobbet i mange år med forskjellige teknikker for å gi hjelp til kvinner som ikke kunne få barn. Innvirkningen av deres forskning er enorm. Robert G. Edwards fikk Nobelprisen i medisin i 2010.
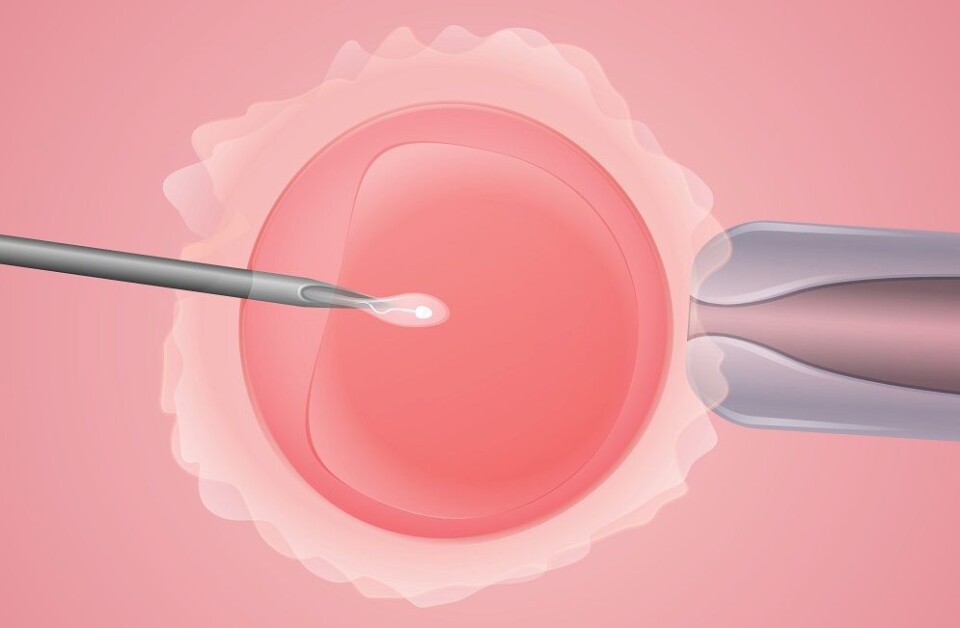
I den originale varianten av prøverørsbehandling blir eggceller hentet ut fra eggstokkene til kvinnen og befruktet i laboratoriet med sæd. Noen dager senere settes et befruktet egg, som nå kalles et embryo, inn i livmoren for at det skal utvikle seg til et barn.
Hvordan har prøverørsbehandlingen utviklet seg i løpet av de siste 40 årene?
Modne egg på utsiden av kroppenI begynnelsen av februar 2018 ble det for første gang rapportert at veldig umodne eggceller hentet fra eggstokkvev, som var frosset ned før kreftbehandling, hadde vokst seg så modne på laboratoriet at de kunne bli befruktet.
Dette gir håp til kvinner som risikerer å bli infertile på grunn av sykdom eller genetiske årsaker, og som ikke vil kunne gjennomgå assistert befruktning på vanlig måte. Dette er det aller nyeste framskrittet innen prøverørsbehandling.
Barn fra nedfryste egg

Vanligvis blir det flere befruktede egg til overs etter at ett, eller toppen to, settes tilbake inn i livmoren. Hva gjør man med dem? Jo, man kan fryse dem ned, oppbevare dem i flytende nitrogen og senere tine dem opp og sette dem inn i livmoren til kvinnen som vil ha søsken til barnet sitt. Det er født mange barn i verden etter nedfrysing av embryo siden den første graviditeten ble rapportert i 1983.
Sprøyte inn én enkelt sædcelle
Et annet banebrytende fremskritt har gitt muligheter til barnløse par der mannen har nedsatt fertilitet. Da klarer ikke sædcellen å befrukte egget på egen hånd. Det var et stort problem før nittitallet, men prøverørsforskere fant på noe lurt.
Ved hjelp av en veldig tynn glasspipette klarte man i laboratoriet å sprøyte én sædcelle inn i egget. Og dermed var det hjelp å få! Metoden kalles mikroinjeksjon eller ICSI og i 1992 ble det første barnet etter slik behandling født i Belgia.
Nå brukes teknikken på rundt halvparten av alle prøverørsbehandlinger verden over.
Gentesting av embryo
En del foreldre som vet at de er bærere av genetisk sykdom er bekymret for å overføre denne til sitt ufødte barn. De kan ved hjelp av gentesting nå sjekke embryoet før det settes tilbake inn i livmoren. Denne prosedyren heter PGD eller preimplantasjons genetisk diagnostikk.
Fra hvert embryo, som inneholder flere celler, tar man ut en eller to celler til testing. Det embryoet som er genetisk normalt blir satt inn i livmoren mens de «syke» ikke blir brukt.
Det første barnet «laget» på denne måten kom til verden på begynnelsen av nittitallet. Denne prosedyren er strengt regulert av norsk lovverk, og brukes kun ved risiko for arv av alvorlig sykdom
Fryse ned eggstokk

Mange flere unge kvinner og menn overlever nå kreft, mye på grunn av bedre behandling i nyere tid. Men fertiliteten til kreft overlevere kan iblant være kompromittert. De kan få redusert fertilitet eller kanskje bli helt infertile.
I Norge har det i mange år vært rutine for menn å fryse ned sæd, før kreftbehandling. Sæden spares til senere bruk, som et fertilitetsbevarende tiltak.
For kvinnene er historien annerledes. Fordi det krever langvarig hormonbehandling for å hente ut modne egg, er det ikke alltid mulig å få gjort dette, før en kreftbehandling starter.
Men i 2004 ble det født en liten jente i Belgia der moren fikk operert bort en eggstokk før kreftbehandling. Eggstokkvevet ble frosset ned og lagret i flytende nitrogen. Etter at hun ble frisk, ble eggstokkvevet transplantert tilbake til kvinnen som senere ble gravid og fødte lille Tamara.
Denne prosedyren ble tillatt i Norge i 2004 og 10 år senere ble det født to barn ved Rikshospitalet i Oslo, som er unnfanget ved hjelp av prøverørsbehandling.
Gravid med en annen kvinnes egg ved eggdonasjon eller surrogati
Prøverørsbehandling har også gjort det mulig å bli gravid med en annen kvinnes egg, selv om eggdonasjon ikke er tillatt i Norge i dag. En infertil kvinne som selv ønsker å gå gravid kan gjøre dette ved hjelp av eggdonasjon.
Kombinasjonen av prøverørsbehandling og surrogati har gjort det mulig å få barn som er i slekt med mor, far eller begge ved hjelp av en surrogat, også for homofile par.
Livmortransplantasjon for kvinner som ikke har fungerende livmor
I Sverige ble det i 2015 født et barn som ble laget via prøverørsbehandling og ble overført til en helt spesiell livmor. Livmoren var nemlig donert av mor og transplantert inn i datterens kropp.
Det vil altså si at datterens barn er født av samme livmor som også den nybakte moren selv ble født fra.
I slutten av 2017 og i mars 2018 er det i USA også født barn fra transplantert livmor til kvinner som er født uten livmor (Mayer-Rokitansky-Kuster-Hauser (MRKH) syndrom).
«Tre-person-baby»
I januar 2017 ble det født et friskt barn i Ukraina som var resultat av at to prøverørsbefruktete egg fra to kvinner ble «slått sammen».
Det ble brukt DNA fra tre personer og metoden ble utviklet for å hjelpe foreldre som risikerer å få barn med alvorlige genetiske sykdommer.
Prosedyren erstatter en liten mengde feil DNA i et mors egg med friskt DNA fra en annen kvinne. Barnet arver gener fra en far og to mødre, selv om det er ikke er så mange gener fra den andre kvinnen. Hun bidrar bare med 0,001 prosent av arvematerialet – via sine mitokondrier.
I Storbritannia ble det 1. februar 2018 annonsert at leger har utpekt de to første kvinnene som skal gjennomgå prøverørsbehandling ved hjelp av denne «tre-person-baby» metoden.
Det er mange kombinasjoner av prøverørsbehandling og andre teknikker som kan brukes til å lage et barn. Fascinerende, synes vi. Noen ganger kan man lure på hvor det skal ende.
Det står bra til med mor og barn
Uansett hvor vi setter grensen for den teknologiske utviklingen, er det viktig at vi som er forskere og helsearbeidere innen prøverørsbehandling følger med på hvordan det går med mor og barn.
Og ja, det er tilfelle, det står bra til med mor og barn, stort sett.
De aller fleste barna er sunne og friske, selv om man har sett en liten økning i helseproblemer blant disse barna, som blant annet lav fødselsvekt, for tidlig fødsel, noen medfødte misdannelser samt litt økt risiko for blodkreft.
Problemer med fertilitet for gutter født etter mikroinjeksjon er blitt rapportert fra gruppen i Belgia som «laget» det første ICSI barnet i 1992.
De aller fleste kvinner som har gått gjennom prøverørsbehandling er også friske. Men forskning viser at kvinnene er noe mer utsatt for å få brystkreft og de har litt høyere risiko for andre kreftformer. Men for de som har gått gjennom denne behandlingen er det verdt å merke seg at det er veldig få tilfeller og veldig liten risikoøkning. Det ser altså ikke ut til å ha noen særlig betydning på individnivå.







