Antistoffer kan redde synet ditt!
Har du hørt om øyesykdommen våt aldersrelatert makuladegenerasjon (våt AMD)? Dette er en folkesykdom som ubehandlet kan gi betydelig nedsatt syn. Men ved å sette antistoffer rett i øyet regelmessig, kan synstapet bremses.
Foto av Heidrun og Torleif: Øystein Horgmo, UiO.
Video: Christian Nissen, Foto og videotjenesten, UiO.
Ved Oslo universitetssykehus (OUS) forsker vi på hvordan behandling med antistoffer kan skreddersys til det beste for pasienten og helsetjenesten. For å oppnå dette må vi forstå øyets biologi og hva som forårsaker sykdom.
Hos de fleste fungerer øynene som de skal. Men for mange er det dessverre ikke slik livet ut. Ny medisin gir pasienter med AMD en bedre hverdag. Forskningen vår bidrar til bedre og mer kostnadsbesparende behandling. Her kan du lese hvordan.
Ny folkesykdom
Det er mange årsaker til dårlig syn. AMD er en av de mest hyppige og rammer omkring en av tre over 70 år i Norge. Sykdommen deles i to former, tørr og våt AMD, der våt er en komplikasjon av tørr. Tørr AMD utvikler seg sakte og vil ikke svekke synet merkbart før det har gått mange år. Men én av ti med tørr AMD får våt AMD, som er mer akutt. Disse kan raskt miste skarpsynet slik at man ikke lenger klarer å lese eller gjenkjenne ansikter.
I land med et velfungerende helsetilbud er det heldigvis ikke slik hvis man oppsøker øyelege tidsnok. Dette skyldes moderne medisin, som har revolusjonert behandlingen av våt AMD. Denne behandlingen tar i bruk kroppens egne fotsoldater, antistoffene.
Hvorfor ser vi?
Øyet mottar lyssignaler fra omgivelsene. Disse finner sin vei til lyssensitive fotoreseptorer i netthinnen langt bak i øyet. Her tolkes informasjonen før den sendes videre til hjernens synssenter som gjør at vi kan se og orientere oss. Lyset som treffer fotoreseptorene er faktisk skadelig over tid. Deler av fotoreseptorene brytes ned samtidig som nye deler dannes. Prosessen er normal og går av seg selv, og er avgjørende for at vi skal unngå synstap.
Avfallsstoffer fra prosessen brytes ned via et viktig cellelag under netthinnen, det såkalte pigmentepitelet. Dette er viktig for å hindre øyeskade. Fotoreseptorene som registrerer lys har høyest tetthet i et område som heter makula. Det er den delen av øyet som sørger for skarpsyn.
Hva går galt ved våt AMD?
Ved AMD hoper det seg opp avfallsstoffer i og under pigmentepitelet. Den voksende «søppelhaugen» fører til betennelse og gjør at øyet får mindre oksygen og næring. Ved våt AMD kompenserer øyet ved å produsere store mengder vekstsignaler. Disse er med på å danne nye men syke blodkar som vokser inn i netthinnen. Dette fører til at blod og væske lekker ut i øyet. Lekkasjen gir nedsatt funksjon grunnet hevelse og dannelse av arrvev i makula. Hvis dette skjer mister du evnen til å lese og skrive, og du vil ikke lenger kunne gjenkjenne ansikter.
De reddende fotsoldatene - antistoffene
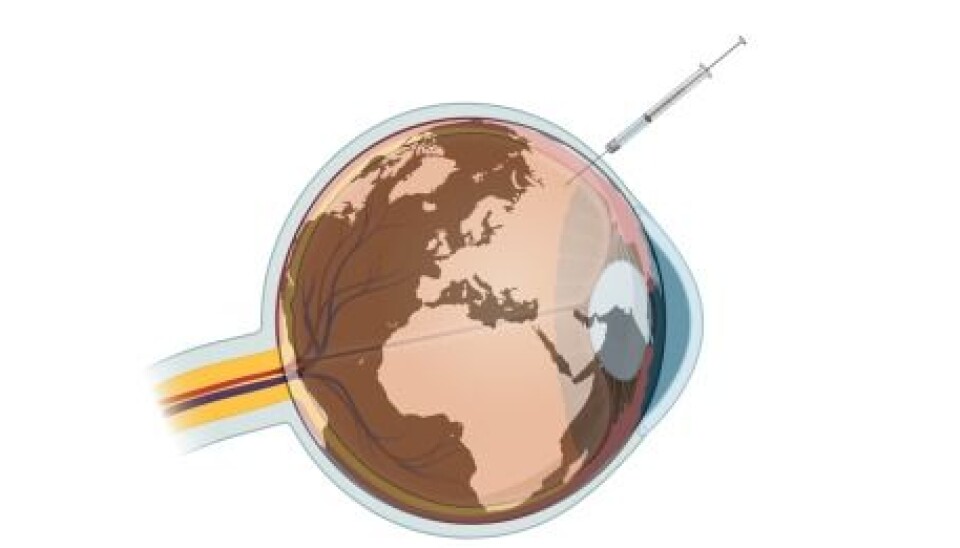
Våt AMD behandles ved å sprøyte antistoffer inn i øyet. Her vil de binde opp vekstsignalene slik at de ikke får signalisert. Dermed stoppes den normale responsen på dette signalet. Dette fører til dannelse av nye blodkar og hevelse i netthinnen.
Antistoffer produseres i store mengder av kroppens immunforsvar og er rettet mot alt som er fremmed for oss, som bakterier og virus. De er unike i den forstand at de binder seg helt spesifikt til et gitt fremmed element, og kun det. Dette prinsippet, kombinert med bioteknologiske metoder, har gjort oss i stand til å produsere antistoffer i laboratoriet. Antistoffene kan binde proteiner som er en naturlig del av kroppens biologiske prosesser, slik som vekstsignalene.
Laboratorieproduserte antistoffer har åpnet helt nye dører for behandling av en lang rekke ulike sykdommer. Faktisk er antistoffer den gruppen med legemidler som er i sterkest vekst.
I visse tilfeller kan antistoffer faktisk redde liv. Bruk av antistoffer som hemmer vekstsignaler er blitt benyttet innen kreftmedisin siden tidlig 2000-tallet. Prinsipper ble deretter testet ut mot våt AMD ved at antistoffer ble tilført med et sprøytestikk inn i selve øyeeplet. Dette ga oppsiktsvekkende gode resultater hvor synstap ble kraftig bremset - et paradigmeskifte innen øyemedisin.
I dag er det fire slike antistoffbaserte medisiner på markedet, og flere er under utvikling. Målet er å tilby mer effektiv behandling. Vår forskningsgruppe studerer hvordan antistoffer og andre proteiner transporteres i øyet, samt inn og ut av øyet. Dette er grunnforskning som gir oss innsikt som kan bane vei for nye behandlingsprinsipper.
Effektiv bruk og kast
Denne banebrytende behandlingen av alvorlige øyesykdommer krever imidlertid et robust helsetilbud og store økonomiske ressurser. Medisinene er svært kostbare og behandlingen må ofte gjentas mange ganger per år. Behandlingen skjer ved at medisinen sprøytes direkte inn i øyeeplet på pasienten på en spesialtilpasset skiftestue.
I pakningsvedlegget fra produsentene til legemidlene står det at det kun skal trekkes opp én sprøyte fra hver ampulle. Resten av medisinen går da tapt. Siden behandlingen varer over mange år og er kostbar, har vi etablert ny praksis som ikke bare gjør behandlingen mer sikker, men også kostnadseffektiv. Hvordan er det mulig?
Slutt på sløseri - pasienten i fokus
For å sikre best mulig behandling og mindre sløsing av dyrbar medisin, har vi sammen med Sykehusapoteket Oslo etablert en ny praksis. Denne er blitt innført ved øyeklinikker i Norge samt andre land i Norden. Prinsippet går ut på at de ulike medisinene trekkes opp i sprøyter under svært kontrollerte og sterile forhold slik at hele ampullen benyttes. Dermed får pasienten potensielt en redusert risiko for infeksjoner samtidig som vi forhindrer svinn. Vi har videre forsikret oss om at slike sprøyter kan lagres i opptil en uke uten å påvirke medisinens egenskaper. Kostnadsbesparelsene er betydelige. I tillegg slipper helsepersonellet å bruke tid på å trekke opp medisinen på behandlingsrommet, og kan heller konsentrere seg om pasienten.
Videre har vi satt fokus på en annen mulig komplikasjon ved gjentatte øyeinjeksjoner. De fleste sprøytene som benyttes til slik behandling er innsatt med silikonolje for at de skal gli lettere under bruk. Det er blitt registrert sporadiske tilfeller hvor silikonolje fra de sterile sprøytene har kommet inn i øyet under behandling. Dette kan skape komplikasjoner i form av «fluer» eller flytere i synsfeltet. For å sikre best mulig behandling har vi derfor nylig etablert en forbedret metode hvor silikonfrie sprøyter benyttes for de tre antistoff-medisinene som i dag er aktuelle for behandling av alvorlige øyesykdommer.
Rom for ytterligere forbedringer
Vi lever lengre og dermed øker forekomsten av øyesykdommer. Det er derfor behov for nye og bedre medisiner med lengre virkningstid. Dette er vesentlig. I dag kan vi ikke kurere pasientene med våt AMD. Pasientene må ha regelmessige injeksjoner i mange år, ofte så hyppig som hver 4-8 uke. Dette er en belastning for selve pasienten, de pårørende og helsesystemet.
Hvis vi kan designe en øyemedisin slik at den kan virke over lengre tid vil det ikke bare være mer skånsomt for pasientene, men behandlingen vil også ha stor helseøkonomisk gevinst. For oss er det et mål at moderne øyebehandling kan komme alle til gode, uavhengig av hvor man bor og sosial status.
Fakta:
Forskningen er støttet av:
- Helse Sør-Øst
- Norges Blindeforbund
- Dr. Jon S. Larsens stiftelse til fremme av forskning på oftalmologi
- Forskningen ble initiert som et samarbeidsprosjekt mellom øyelegene Magne S. Sivertsen, Øystein K. Jørstad og Prof. Morten C. Moe ved Øyeavdelingen og forskningsgruppen til Jan Terje Andersen ved Oslo universitetssykehus og Universitetet i Oslo. I tillegg har Sykehusapoteket Oslo, Ullevål vært sentralt.
- Øyeavdelingen ved Oslo universitetssykehus er landets største øyeavdeling. De har fokus på klinisk forskning med stort pasientgrunnlag og høyspesialisert kompetanse, samt translasjonsforskning og klinikknær laboratorieforskning ved Senter for Øyeforskning.
- «Laboratoriet for adaptive immunitet og homeostase» ledes av Jan Terje Andersen. Gruppen er en del av både Oslo universitetssykehus og Universitetet i Oslo.
www.ous-research.no/andersen/www.facebook.com/AndersenLaboratory/

Heidrun Elisabeth Lode og Torleif Tollefsrud Gjølberg er doktorgradsstudenter som jobber tett med klinikere ved øyeavdelingen på Oslo universitetssykehus.